Su diagnóstico y tratamiento
Las cataratas son un problema visual serio, que afecta a millones de personas alrededor del mundo, sin distinción de raza o sexo. Pueden presentarse en cualquier persona sin que la edad sea un factor fundamental, pero -al igual que las «canas»- son parte normal del proceso de envejecimiento.
La edad de presentación de las cataratas guarda un cierto patrón familiar, pero hay un gran número de factores extraoculares que las influencian, tanto del medio ambiente (Radiación Ultravioleta) como enfermedades sistémicas de la persona (Diabetes Mellitus); todas las personas -tarde o temprano- presentan algún grado de catarata.
La catarata es una opacidad que se forma en el Cristalino, el cual es un lente natural dentro del ojo que normalmente es transparente. Para entender cómo esta opacidad afecta la visión, se debe pensar en el ojo como si fuera una cámara de fotos: tanto el ojo como la cámara de fotos tienen un lente que enfoca las imágenes.
El lente de la cámara enfoca las imágenes en el rollo de fotos, mientras que el lente del ojo (el cristalino) las enfoca sobre la retina (el rollo de fotos), con la ayuda de la córnea.
Cuando el lente está limpio los rayos de luz pasan fácilmente y la imagen es bien definida; a medida que el lente se opacifica los rayos de luz pasan menos y la calidad de la imagen que se forma se deteriora, volviéndose opaca y mal definida.
En el ojo normal la córnea y el cristalino transparentes enfocan exactamente la imagen sobre la retina, con bordes nítidos y precisos. La retina a su vez, convierte las imágenes en impulsos nerviosos que viajan hacia el cerebro a través del Nervio Optico.

En el ojo con catarata el cristalino opaco bloquea los rayos de luz haciendo que la imagen que llega a la retina sea una imagen borrosa, con bordes mal definidos y de mala calidad.

Usualmente las cataratas se demoran años en desarrollarse completamente y por lo general no ocasionan ningún síntoma en sus etapas tempranas. Al principio la opacidad se presenta en una sola zona del cristalino, y por lo general interfiere poco con la visión. Pero con el tiempo esta opacidad eventualmente llega a comprometer todo el cristalino, interfiriendo significativamente con la visión de la persona, hasta el punto de limitarle sus actividades diarias normales; esta lenta y prolongada progresión en el tiempo hace que frecuentemente las personas no se den cuenta de lo mal que están viendo, pues se han venido acostumbrando a ello por años.
A pesar de que las cataratas usualmente afectan simultáneamente ambos ojos, por lo general lo hacen de manera asimétrica.
El diagnóstico
Debido a que los síntomas tempranos de las cataratas pueden ser fácilmente confundidos con los síntomas de otros problemas oculares, sólo el oftalmólogo puede diagnosticarlas confiablemente y recomendar un adecuado tratamiento.
El síntoma más frecuente de las cataratas es la visión nublada, empañanda o borrosa. La lectura se vuelve difícil y comienza a presentarse dificultad con la conducción de vehículos por la noche debido al encandelillamiento ocasionado por las luces de los carros. Otro signo, es la necesidad de cambiar frecuentemente la fórmula de los anteojos.
Tratamiento
El único tratamiento para las cataratas es remover el cristalino opaco mediante cirugía. Al contrario de la creencia popular, NO hay drogas (gotas ni pastillas) para prevenir o reversar su progresión. Debido a que la catarata es un cambio dentro del cristalino y no una membrana encima del ojo, esta no puede ser curada de otra manera que con cirugía.
Una vez que el cristalino opaco ha sido removido, la luz puede entrar de nuevo al ojo sin dificultad. Sin embargo, el ojo no puede enfocar la luz sin un lente que reemplace al cristalino; hay tres maneras de reemplazar el cristalino por un lente artificial: Anteojos, Lentes de Contacto y Lentes Intraoculares. Hoy en día se coloca el Lente Intraocular en más del 95% de las cirugías de catarata: ha demostrado ser un método seguro, eficaz y confiable, desde hace mas de 30 años. Sólo en casos muy especiales se decide no colocar el Lente Intraocular y rehabilitar al paciente mediante anteojos o lentes de contacto.
Anteojos: pueden hacer parte del trabajo del cristalino extraído; sin embargo, los anteojos agrandan los objetos, afectan la visión periférica y son poco estéticos en la mayoría de los casos.
Lentes de Contacto: utilizados sobre del ojo. Son más funcionales y estéticos que los anteojos, pero requieren de cuidado permanente por parte del paciente.

Lentes Intraoculares: se colocan dentro del ojo durante la cirugía de catarata. Hay que tener en cuenta que frecuentemente se requiere el uso de anteojos para afinar la visión lejana, y de todas maneras hay que usar anteojos para leer (Excepto si se ha decidido colocar un Lente Intraocular Multifocal).
De los tres métodos descritos, los Lentes Intraoculares los que permiten la rehabilitación visual más parecida a la natural, y el paciente no siente nada extraño dentro o alrededor de sus ojos.

Hoy en dia hay varios tipos de lentes intraoculares de excelente calidad y diferentes finalidades, que su oftalmólogo le ayudara a escoger, de acuerdo a sus necesidades. Algunos de estos lentes son:
Lentes Esfericos: Es el diseño mas convencional, utilizado para todos los pacientes hasta hace algunos anos. Corrigen adecuadamente el defecto refractivo esférico inducido al extraer el cristalino (en promedio unas 21 dioptrias), pero no mejoran las irregularidades ópticas inherentes al ojo.

Lentes Asfericos: Son lentes de curvatura asimétrica, que ayudan a compensar las irregularidades ópticas del ojo humano, permitiendo no solo una mejor cantidad sino una mejor CALIDAD de visión al paciente.

Lentes Toricos: son lentes que en su diseño tienen incluido un ajuste para corregir el astigmatismo pre-existente en el ojo del paciente. La mayoría de los modelos disponibles corrigen hasta 6 dioptrias de astigmatismo.
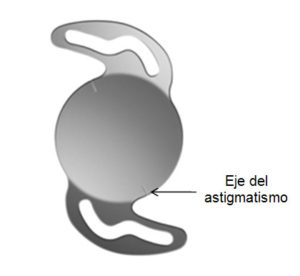
Lentes Multifocales: Son lentes que permiten ver bien de lejos y de cerca sin necesidad de utilizar anteojos. Permiten realizar la mayoría de las actividades diarias sin anteojos; proveen una excelente visión lejana y cercana, pero una regular visión intermedia (visión del computador)

La decisión de operar
El hecho de tener cataratas no es sinónimo de la necesidad de operarlas. Esto depende del compromiso funcional que impliquen para el paciente y de su velocidad de progresión, entre otras.
Durante las visitas de seguimiento, el oftalmólogo puede estimar por cuánto tiempo el ojo menos afectado mantendrá una visión aceptable; esto es importante, porque en general se opera un solo ojo a la vez. Así, el ojo con la catarata más avanzada se operará primero, aprovechando que el otro ojo tiene una mejor visión lo cual ayudará a la deambulación temprana del paciente durante el post-operatorio.
En realidad, el oftalmólogo puede evaluar la rata de progresión de las cataratas y expresar su concepto profesional, PERO en la mayoría de los casos sólo el paciente es quien decide acerca del momento indicado de la cirugía dependiendo de cuánto estén interfiriendo las cataratas con su vida diaria. Así, para algunas personas una pequeña pérdida de visión es intolerable, pues les gusta coser, leer o manejar y por esto prefieren operarse rápido. Otros prefieren esperar para la cirugía pues las cataratas no les modifican significativamente su modo de vida.
El objetivo de la cirugía
Existen varias técnicas quirúrgicas para la cirugía de cataratas, pero todas tienen la misma finalidad: extraer el cristalino opaco y reemplazarlo por un Lente Intraocular artificial. Todas estas técnicas tienen una alta rata de éxito, diferenciándose fundamentalmente por la rapidez en la recuperación post-operatoria de la visión para que el paciente pueda realizar la totalidad de sus actividades normales (Incluyendo el deporte) y por la independencia de anteojos luego de la cirugía.
Así, anteriormente se realizaba un tipo de cirugía en el cual se abría el ojo en 180° (12 mm) y se extraía la catarata sin colocar Lente Intraocular, y colocando varios puntos de sutura para poder cerrar el ojo, lo cual retardaba considerablemente el proceso de rehabilitación visual. elevada.

Luego de esto, el paciente debía utilizar los gruesos anteojos de afaquia, con los inconvenientes ya descritos
Luego la técnica evolucionó y el tamaño de la incisión se redujo a 110° (8.0 mm), realizándose extracción de la catarata seguida de colocación de un Lente Intraocular y la colocación de cinco puntos de sutura para cerrar el ojo, con el consecuente retardo en la rehabilitación visual. Fue un avance muy importante, pero la larga incapacidad postoperatoria y la pobre predictabilidad del estado refractivo postoperatorio dejaban mucho que desear.

Hoy día realizamos una técnica denominada FACOEMULSIFICACION en la cual el tamaño total es de 30° a 45° (2.0 a 3.0 mm): a través de esta incisión se «disuelve» y aspira la catarata y se introduce un pequeño Lente Intraocular especialmente diseñado para este tipo de incisiones; este lente se introduce doblado, y una vez dentro del ojo, se procede a desdoblarlo cuidadosamente; con esta técnica no hay necesidad de colocar suturas en el ojo, la rehabilitación visual del paciente es mucho más rápida y la predictabilidad del estado refractivo postoperatorio es muy elevada.

La recuperación
Una vez que regrese a su hogar, experimentará pocas molestias. Deberá aplicarse las gotas y utilizar la cascarilla protectora para dormir durante algún tiempo.
Mientras el ojo cicatriza, usted dependerá del ojo no operado.
En general, se pueden retomar las actividades diarias normales en 48 horas, incluyendo lectura, ejercicio, conducción, etc.
Las siguientes son algunas de las cosas que debe y NO debe hacer:
Aplicarse las gotas regularmente.
Utilizar la cascarilla protectora para dormir (incluso siesta), por 8 dias.
Llevar una actividad normal, incluído el ejercicio físico.
Cumplir sus citas de control post-operatorio.
No frotarse el ojo.
No mojarse el ojo en la ducha hasta cumplir un mes de operado.
Luego de operado habrá un período de visión variable, mientras se estabiliza el estado refractivo de su ojo.
Esto varía entre 8 y 15 días, al cabo de los cuales la visión se estabilizará considerablemente.
APLICANDOSE LAS GOTAS:

