Indicaciones, Métodos y Resultados
La córnea es la parte más anterior del ojo; es como su ventana, y es responsable de alrededor de las 2/3 partes del poder de enfoque del ojo; por esto, debe estar libre de vasos sanguíneos y de cualquier tipo de opacidad; al lesionarse, aparece cicatrización que conlleva opacidad y deterioro de la visión.
Cuando la visión se afecta significativamente, se recomienda realizar un Trasplante de Córnea, con la finalidad de restaurar la transparencia del sistema óptico del ojo; a diferencia de lo que la mayoría de la gente cree, no se transplanta toda la cornea, sino su centro (8.5 mm de un total de 12.0 mm de diámetro de una córnea normal).
El trasplante de córnea es el trasplante más realizado a nivel mundial, y se hace desde hace varias décadas (obviamente la técnica ha venido evolucionando en todo ese tiempo) con excelente resultados.
La córnea donante se obtiene previamente de un banco de ojos legalmente autorizado por las autoridades sanitarias, y ha sido estudiada para que cumpla con los requisitos necesarios y no tenga ningún daño pre-existente.
Hoy en día realizamos varios tipos de trasplante corneal, dependiendo de la enfermedad presente, de manera que los trasplantes pueden ser:
Queratoplastia penetrante (trasplante corneal de espesor total)
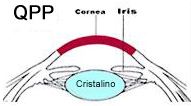
La QUERATOPLASTIA PENETRANTE (QPP) es un trasplante corneal en el cual se cambia el 100% del espesor de la córnea; se utilize cuando estan afectadas todas las caps de la córnea; usualmente se trasplantan los 8.5 mm centrales de los 12 mm que mide una córnea normal, y la sutura que se utiliza es aproximadamente de la tercera parte del espesor de un cabello.
La cirugía se realiza con anestesia general, de manera ambulatoria (no hay que dormir en la clínica), y el ojo permanece ocluído únicamente 24 hrs después de la cirugía: luego de este tiempo queda permanentemente destapado, con la única limitación de no mojarse ni rascarse el ojo por unas semanas.
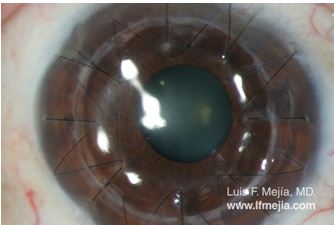
Siendo un tejido extraño al organismo, siempre hay un riesgo de rechazo (originado por la cara más profunda de la cornea), que en general es de un 5 a un 8% y la mayoría de las veces se puede controlar satisfactoriamente con tratamiento médico.
La recuperación es progresiva, y al cabo de 8 meses se comienzan a retirar las suturas poco a poco, de manera que aproximadamente a los 18 meses el ojo está sin suturas y rehabilitado.
Queratoplastia laminar profunda (trasplante corneal de espesor parcial)
La QUERATOPLASTIA LAMINAR PROFUNDA (QPLP) es un tipo de trasplante corneal más selectivo y complejo técnicamente que se viene realizando hace unos pocos años en algunos centros a nivel mundial.
Es una implementación muy ingeniosa sobe la queratoplastia penetrante, ya que en esta cirugía NO se trasplanta el 100% del espesor corneal, sino aproximadamente el 98-99% dejando el 1-2% posterior de la córnea propia del paciente

Esta diferencia, aunque aparentemente despreciable, se traduce en una enorme ganancia para el paciente, así:

Se usa en todas las enfermedades que afectan la parte anterior de la córnea del paciente; es más razonable, pues se cambia sólo lo que está mal.
La velocidad de recuperación de la visión es muy variable entre paciente y paciente. Al cabo de 8 meses se comienzan a retirar las suturas poco a poco, de manera que aproximadamente a los 18 meses el ojo está sin suturas y rehabilitado.
Queratoplastia Endotelial
La QUERATOPLASTIA ENDOTELIAL (DSEAK) es una cirugía en la cual se transplanta únicamente la capa posterior (el endotelio) de la córnea.

La función específica del endotelio corneal es mantener la córnea delgada y transparente; cuando esta función no se cumple la córnea se hincha, adquiere un aspecto de vidrio esmerilado afectando la visión del paciente, y comienza a presentar un tipo de ampollas (bulas) en su superficie que duelen mucho al reventarse.
Al igual que la queratoplastia laminar profunda, tiene de sensato que SOLO se está cambiando la capa afectada en la córnea del paciente: es una cirugía muy selectiva.

Tiene enormes ventajas al compararse con la queratoplastia penetrante, la cual ha venido reemplazando cuando la indicación lo permite, como son:
La cirugía se realiza con anestesia general o local, de manera ambulatoria (no hay que dormir en la clínica), y el ojo permanece ocluido únicamente 24 hrs después de la cirugía: luego de este tiempo queda permanentemente destapado, con la única limitación de no mojarse ni rascarse el ojo por unas semanas.
Queratoprótesis (trasplante de córnea artificial)
La QUERATOPROTESIS consiste en el trasplante de una córnea artificial, la cual se realiza en casos donde la posibilidad de éxito de un trasplante corneal convencional (con una cornea humana) sea muy pobre.
Algunos de estos casos son pacientes en quienes ha habido más de dos rechazos a trasplantes de cornea previos, pacientes con enfermedades serias de la superficie ocular (incluida la conjuntiva) tal y como síndrome de Steven-Johnson, Penfigoide Ocular Cicatricial, quemadura extensas de la superficie ocular (térmicas o con químicos), etc.
Es una técnica sofisticada y de última tecnología, que ofrece una excelente oportunidad de visión a muchos pacientes que hasta hace unos años estaban condenados a la ceguera.

Entre sus ventajas se cuenta una muy rápida rehabilitación funcional visual (usualmente el paciente está bastante rehabilitado al cabo de 2 ó 3 semanas, y de vuelta a sus actividades normales), poca necesidad de anteojos para visión lejana pues el enfoque de lejos usualmente es muy bueno, y la tranquilidad de no estar angustiado por la aparición de un rechazo corneal en el futuro.